ネットの情報に振り回されていませんか?骨切り・骨削りの「本当のところ」
「骨を削ると神経が麻痺する」「老後に顔がたるむ」「入院が何週間も必要」——SNSや掲示板でこうした書き込みを目にして、期待と不安のあいだで揺れている方は多いのではないでしょうか。大阪で輪郭整形を検討し始めたものの、どの情報を信じればよいのか判断がつかない——そんな状態は決して珍しくありません。本記事では、形成外科専門医の視点から代表的な5つの誤解を検証し、ダウンタイムの実際やクリニック選びの判断基準まで整理しました。冷静に治療を検討するための材料として、ぜひ最後までお読みください。
この記事の要点まとめ
- 骨切り・骨削りに関する5つの誤解(神経麻痺・たるみ・入院期間・感染・修正不可)を医学的視点から検証
- ダウンタイムは術式範囲・痛み管理・術後ケアにより変わり、職種別の復帰目安は5日〜3週間程度
- 形成外科専門医による丁寧なCTシミュレーションと透明性のある費用説明が安心できるクリニック選びの鍵
- 骨切り・骨削りにまつわる5つの誤解を形成外科医が検証する
- 骨切り・骨削りのダウンタイムを左右する3つの要因
- 形成外科と美容外科の違い——クリニック選びで後悔しないための判断基準
- 正しい情報を得たうえで踏み出す次のステップ
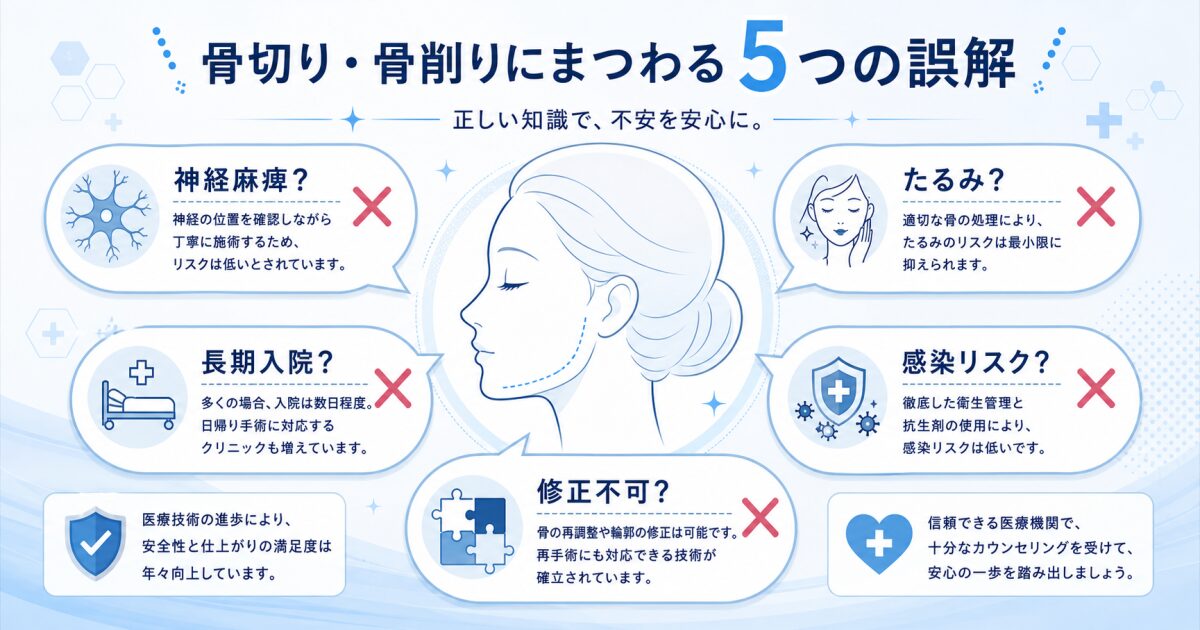
骨切り・骨削りにまつわる5つの誤解を形成外科医が検証する

ネット上には骨切り・骨削りにまつわる体験談や噂があふれています。医学的に正確な情報もあれば、個人の感想や誇張が混在しているものも少なくありません。ここでは特に広まりやすい5つの誤解を取り上げ、形成外科の知見をもとに事実と誇張を切り分けていきます。
誤解①「骨を切ると神経が麻痺して元に戻らない」——一時的な知覚鈍麻と永続的な麻痺の違い
骨切り手術で多くの方が心配するのが、下歯槽神経やオトガイ神経への影響です。たしかに、術後に唇やあご周辺の感覚が鈍くなる「知覚鈍麻」は一定の頻度で起こりえます。ただ、これは神経が圧迫や牽引を受けたことによる一時的な反応であり、多くの場合は数週間〜数か月かけて徐々に回復に向かう経過をたどるとされています2。
永続的な神経損傷のリスクを完全になくすことはできません。しかし、術前にCTシミュレーションで神経の走行を三次元的に把握し、術中に丁寧な剥離操作を行うことで、そのリスクは大幅に低減できると考えられています。ロボット支援手術の臨床研究でも、精密な骨切りラインの設定が安全性の向上に寄与すると報告されています5。「麻痺=一生治らない」という表現は、一時的な知覚鈍麻と混同した誤解といえるでしょう。
誤解②「骨を削ると老後に必ずたるむ」——支持靭帯の扱いと術式選択が鍵
「骨を小さくしたら皮膚が余ってたるむのでは」という心配はよく耳にします。骨格の支持構造を変える以上、たるみの可能性がまったくないとはいえません。ただ、たるみの程度を大きく左右するのは、支持靭帯(リガメント)をどこまで剥離するか、そして骨をどれだけ削るかという術式設計にあります2。
必要以上に広範囲の骨を削れば皮膚の余りは生じやすくなりますが、CTシミュレーションをもとに適切な削り量を設計すれば、そうした可能性は抑えやすくなります。将来的な変化への備えとして糸リフトやフェイスリフトを併用する選択肢もあり、「骨切り=老後にたるむ」という図式は単純すぎるといえます。当院のブログでも、骨切り後のたるみ予防や併用施術の選び方について詳しく解説しています。
誤解③「入院が何週間も必要で仕事に復帰できない」——実際の入院日数と職種別復帰目安
骨切り手術と聞くと「何週間も入院が必要」と思いがちですが、クリニックでの輪郭形成の手術は、日帰り、もしくは1泊入院が一般的です。大きめの病院で手術する場合は入院を前提にしていることもありますが、それでも、エラ骨切りやオトガイ形成であれば1泊〜2泊程度で退院できるケースが一般的です12。両顎の骨切り手術のように範囲が広い手術でも、入院期間が1週間を大幅に超えることは通常ありません。
仕事復帰の目安は職種によって異なります。在宅勤務なら術後5〜7日程度で業務に戻る方もいますし、事務職であれば1〜2週間が一つの目安になるでしょう。対面の接客業は腫れや内出血が落ち着く2〜3週間後が現実的なラインです。有給休暇の日数に限りがある方は、術式の範囲と復帰スケジュールをカウンセリング段階で担当医に確認しておくと計画が立てやすくなります。
誤解④「口の中から切るので傷が感染しやすい」——口腔内アプローチの感染リスクと対策
骨切り・骨削りの多くは口腔内からアプローチします。「口の中は雑菌が多くて感染しやすいのでは」と気になる方もいるでしょう。口腔内にはたしかに常在菌が存在しますが、術後の抗菌薬投与や含嗽(うがい)の徹底、食事形態の段階的な移行といった管理プロトコルを守ることで、感染リスクは大幅に抑えられるとされています13。
術後しばらくは流動食や軟食中心の生活になりますが、これは創部の安静と口腔内の清潔を保つための大事なステップです。口腔内アプローチの大きな利点は、顔の表面に目立つ傷跡が残りにくいこと。適切な術後ケアを行えば、感染を過度に心配する必要はありません。
誤解⑤「一度削った骨は修正が利かない」——修正手術の実際と限界を正直に伝える
「骨を削ったら元には戻せない」——これは半分正しく、半分は誤解です。削った骨そのものを完全に再生させることは現在の医学では困難であり、その事実は正直にお伝えしなければなりません。一方で、追加の骨切りや人工骨・自家骨を用いた移植によって形態を修正する選択肢は存在します2。
ただし修正手術は初回手術よりも難易度が高く、選択肢が限られることも事実です。だからこそ、初回手術での術前CTシミュレーションと緻密な術式設計が決定的に重要になります。「やり直しが利くから気軽に」ではなく、最初の手術で納得のいく結果を目指すための準備に時間をかけること——それが満足度を大きく左右します。
骨切り・骨削りのダウンタイムを左右する3つの要因
手術を検討する方にとって、「どれくらいで日常に戻れるのか」は最も切実な関心事ではないでしょうか。ダウンタイムの長さは一律ではなく、いくつかの要因によって変わってきます。
術式の範囲と骨の処理量——エラ削りとVライン形成でダウンタイムは異なる
手術の範囲が広いほど、ダウンタイムは長くなる傾向にあります。エラの骨削りのみであれば腫れのピークは術後2〜3日目で、1週間ほどで大部分が引いていくのが一般的な経過です。一方、エラ+オトガイを同時に行うVライン形成や、頬骨弓の骨切りを含む輪郭3点セットでは、腫れや内出血が落ち着くまで2〜3週間かかることもあります。
自分が検討している術式がどの範囲に該当するのかを事前に把握しておくだけで、休暇計画の精度はぐっと上がるはずです。
術後の痛み管理——鎮痛剤の種類と痛みが落ち着くまでの現実的な経過
「骨を切る手術だから相当痛いのでは」と身構える方は多いかもしれません。術後は非ステロイド性消炎鎮痛薬(NSAIDs)やアセトアミノフェンなどを組み合わせた鎮痛プロトコルが用意されています1。痛みが最も強いのは術後1〜2日目で、その後は日を追うごとに和らいでいくのが一般的な経過です。
術後3〜5日目には鎮痛剤の服用頻度が減り始める方がほとんどで、「想像していたほどではなかった」という声も珍しくありません。とはいえ痛みの感じ方には個人差がありますから、過小評価せず担当医と相談しながら管理を進めることが大切です。
フェイスバンド・食事・口腔ケア——回復を早める自己管理のポイント
術後の回復スピードは、日々の自己管理にも左右されます。フェイスバンドは腫れの軽減と組織の安定を目的に術後1〜2週間程度装着するのが一般的で、特に就寝時を中心にしっかり使うことが推奨されます。
食事は術後数日間は流動食からスタートし、1週間ほどかけて軟食へ移行する流れです。口腔内を清潔に保つうがいも回復に関わる大切なケアの一つ。含嗽液を使った丁寧なうがいを習慣にすることで、創部の環境を良好に保ちやすくなります。こうした地道なケアの積み重ねが、結果的にダウンタイムの短縮につながっていきます。
形成外科と美容外科の違い——クリニック選びで後悔しないための判断基準
大阪で骨切り・骨削りを検討する際、「形成外科」と「美容外科」の違いを正しく把握しておくことは、クリニック選びの精度を大きく左右します。
形成外科の専門領域——骨・軟部組織の構造を扱うトレーニングの背景
形成外科は、骨・軟部組織・皮膚の構造的な異常を修復・再建する診療科です。日本形成外科学会の専門医制度では、先天異常の修復から外傷の再建、頭蓋顎顔面領域の手術まで幅広いトレーニングを経て初めて資格を取得できます2。美容外科が「見た目の改善」に特化しているのに対し、形成外科は骨格や組織の構造そのものを扱う基盤的な技術を持っている——この違いは押さえておきたいポイントです。
当院の志藤院長は日本形成外科学会認定専門医および頭蓋顎顔面外科学会認定専門医の資格を持ち、15年以上にわたる形成外科の臨床経験を積んでいます。骨切りにおいてはこうした構造的な知識と手術経験が安全性に直結するため、担当医のバックグラウンドを確認することは非常に重要です。
カウンセリングで確認すべき3つの質問——CT撮影・術式説明・リスク開示の具体例
クリニックの質を見極めるには、カウンセリングで具体的な質問を投げかけてみるのが有効です。
- 「CT撮影に基づいたシミュレーションは行いますか?」 ——CTシミュレーションなしで骨切りの術式を決定するのは慎重さに欠けるといえます
- 「私の骨格に対して、どの術式をなぜ選ぶのか説明してもらえますか?」 ——根拠のある術式提案ができるかどうかは、医師の実力を測る一つの指標です
- 「起こりうるリスクや合併症について教えてください」 ——リスクを包み隠さず説明するインフォームドコンセントの姿勢は、信頼できるクリニックの条件といえます
この3点に対して誠実かつ具体的に回答してくれるかどうかが、判断材料になるでしょう。
『安さ』で選ぶ前に確認したいこと——費用の内訳と透明性
骨切り・骨削りの費用は術式や範囲によって大きく異なりますが、見積もりに含まれるべき項目を把握しておくことが大切です。術前検査(CT・血液検査)、麻酔費用、入院費、術後のフェイスバンドや薬剤費、アフターケアの通院費用——これらが「込み」なのか「別途」なのかで総額はかなり変わります。
表面的な手術費用だけを比較して最も安いクリニックを選んだ結果、追加費用がかさんだり術前検査が十分でなかったりするケースは珍しくありません。費用の安さではなく、費用の内訳と透明性を確認する姿勢が、納得のいく結果につながります。
正しい情報を得たうえで踏み出す次のステップ
ここまで5つの誤解の検証、ダウンタイムの実際、クリニック選びの基準を整理してきました。ただ、ネット上の情報だけでは「自分の場合はどうなのか」という個別の疑問に答えは出ません。
まずはCTシミュレーションで「自分の骨格」を知ることから
骨格の形状は一人ひとり異なります。一般論だけで手術の適否や仕上がりを判断することはできません。CT画像に基づいて自分の骨格を三次元的に確認し、どの部位にどの程度のアプローチが適しているのかを担当医と一緒に確認すること——それが出発点になります。大阪・東大阪のKIMI CLINIC 形成・美容外科では、形成外科専門医の知見を活かしたCTシミュレーションに基づくカウンセリングを行っています。
カウンセリングは『決断』ではなく『情報収集』——気軽に相談できる理由
カウンセリングを受けること=手術を決めること、ではありません。カウンセリングは「正確な情報を得て、自分の判断材料を増やす場」です。話を聞いたうえで「今はまだ決められない」と感じたなら、持ち帰って検討する時間を取ればよいだけのこと。まずは専門医に自分の骨格を診てもらい、誤解のない情報をもとに冷静に検討を進めてみてはいかがでしょうか。
参考文献
1. 日本外科学会. https://www.jssoc.or.jp/
2. 一般社団法人 日本形成外科学会. https://www.jsprs.or.jp/
3. Talugula S, Johnson V 2nd, Zhao L et al. "Incidence of Sinusitis Postoperatively in Orthognathic Surgery: A Systematic Review and Meta-Analysis." *The Journal of craniofacial surgery* (2024). PMID: 37681995. DOI: 10.1097/SCS.0000000000009738
4. Khansa I, Drapeau AI, Pearson GD. "Posterior Cranial Distraction in Craniosynostosis: A Systematic Review of the Literature." *The Cleft palate-craniofacial journal* (2024). PMID: 37052891. DOI: 10.1177/10556656231168548
5. Lin L, Sun M, Xu C et al. "Assessment of Robot-Assisted Mandibular Contouring Surgery in Comparison With Traditional Surgery: A Prospective, Single-Center, Randomized Controlled Trial." *Aesthetic surgery journal* (2022). PMID: 34791018. DOI: 10.1093/asj/sjab392
よくある質問
Q. 骨切り手術は他の美容整形と比べてリスクが高いのでしょうか?
A. 骨切りは全身麻酔下で骨格にアプローチするため、二重整形などの局所手術と比べると手術の規模は大きくなります。ただし、術前のCT検査や精密なシミュレーション、形成外科専門医による手術であればリスクは適切に管理できると考えられています。手術の規模だけで判断するのではなく、術者の技量と術前計画の精度をセットで考えることが大切です2。
Q. 骨切り手術を受けた場合、将来的に顔の印象は変わりますか?
A. 加齢による変化は骨切りの有無にかかわらず誰にでも起こるものです。骨切り後に「老けて見える」ケースの多くは、過度な骨の削り量や支持靭帯の広範な剥離が原因とされています。適切な術式設計であれば将来的な変化も自然な範囲に収まると考えられています。気になる方は、糸リフトやフェイスリフトといった将来的な選択肢についてもカウンセリング時に相談しておくとよいでしょう。
Q. 術後に起こりうる症状にはどのようなものがありますか?
A. 代表的なものとして、一時的な知覚鈍麻(唇やあご周辺の感覚が鈍くなる)、腫れ、内出血、左右差などが挙げられます。多くは時間の経過とともに落ち着いていくとされていますが、まれに知覚の回復に時間を要するケースもあります。術前にCTで神経の走行を確認し、リスクについて十分な説明を受けたうえで判断することが重要です。
Q. 咬み合わせに影響は出ますか?
A. エラ骨切りやオトガイ形成では咬み合わせに直接関わる部位を操作しないため、通常は影響が出にくいとされています。一方、ルフォー骨切りやセットバック(上下顎の前後移動)を伴う場合は咬み合わせの変化が起こりうるため、術前に歯科的な評価も含めた総合的な診断が必要です。
Q. 保険が適用されるケースはありますか?
A. 審美目的の骨切り・骨削りは自由診療となりますが、顎変形症と診断された場合は保険適用で手術を受けられる可能性があります。保険適用の可否は診断基準や施設基準によって異なるため、まずは形成外科で診察を受けて確認することをおすすめします。
2009年 慶應義塾大学 医学部形成外科学教室 入局
慶應義塾大学病院形成外科
東京都立小児総合医療センター形成外科
大阪市立総合医療センター形成外科 等勤務
Bloomfield hospital plastic surgery department
Oxford university craniofacial unit
Birmingham children‘s hospital craniofacial unit 留学
2022年 共立美容外科 京都院院長
2024年 KIMI CLINIC 形成・美容外科 開院
頭蓋顎顔面外科学会認定専門医
日本形成外科学会小児形成外科分野指導医
日本美容外科学会(JSAPS)会員
マイクロサージャリー学会会員
オンコプラスティックサージャリー学会会員
日本口蓋裂学会会員






 WEB予約はこちら
WEB予約はこちら お問い合わせ・予約はこちら
お問い合わせ・予約はこちら





